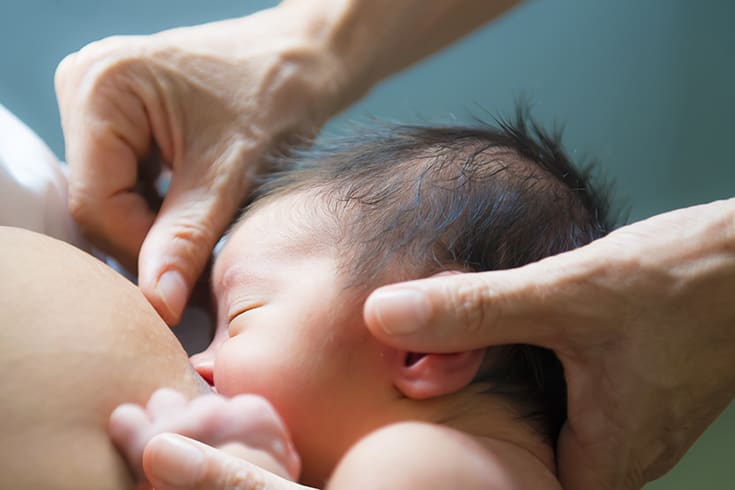
Panorama de la lactancia materna

La lactancia materna es cuando usted alimenta a su bebé con leche materna, generalmente directamente de su pecho. También se llama lactancia. Tomar la decisión de dar el pecho es una cuestión personal. También es un asunto que probablemente suscite opiniones de amigos y familiares.
Muchos expertos médicos, como la Academia Americana de Pediatría (AAP) y el Colegio Americano de Obstetras y Ginecólogos, recomiendan encarecidamente la lactancia materna en exclusiva (sin leche artificial, zumos ni agua) durante 6 meses. Tras la introducción de otros alimentos, recomienda seguir dando el pecho hasta el primer año de vida del bebé.
Efectos de la lactancia materna
Mitos sobre la lactancia materna
La frecuencia con la que debes amamantar a tu bebé depende de si prefiere comidas pequeñas y frecuentes o tomas más largas. Esto cambiará a medida que el bebé crezca. Los recién nacidos suelen querer alimentarse cada 2-3 horas. A los dos meses, es habitual que se alimenten cada 3-4 horas, y a los seis meses, la mayoría de los bebés se alimentan cada 4-5 horas.
Tú y tu bebé sois únicos, y la decisión de dar el pecho depende de ti.
Una de las formas más comunes en que tu bebé te hará saber que tiene hambre es llorando. Otras señales de que tu bebé está listo para ser alimentado son
- Lamerse los labios o sacar la lengua
- Mover la mandíbula, la boca o la cabeza para buscar el pecho.
- Poner la mano en la boca
- Abrir la boca
- Estar inquieto
- Chupar cosas
La lechematerna proporciona la nutrición ideal para los bebés. Tiene una mezcla casi perfecta de vitaminas, proteínas y grasas: todo lo que tu bebé necesita para crecer. Y todo ello en una forma más fácil de digerir que los preparados para lactantes. La leche materna contiene anticuerpos que ayudan al bebé a combatir los virus y las bacterias. La lactancia materna reduce el riesgo de que tu bebé sufra asma o alergias. Además, los bebés alimentados exclusivamente con leche materna durante los seis primeros meses, sin leche artificial, tienen menos infecciones de oído, enfermedades respiratorias y ataques de diarrea. También tienen menos hospitalizaciones y visitas al médico.
En algunos estudios se ha relacionado la lactancia materna con un mayor coeficiente intelectual en la infancia. Además, la proximidad física, el contacto piel con piel y el contacto visual ayudan a que el bebé establezca un vínculo con usted y se sienta seguro. Los bebés amamantados tienen más probabilidades de ganar la cantidad adecuada de peso a medida que crecen, en lugar de convertirse en niños con sobrepeso. La AAP afirma que la lactancia materna también desempeña un papel en la prevención delsíndrome de muerte súbita del lactante(SMSL). También se cree que reduce el riesgo de diabetes, obesidad y ciertos tipos de cáncer, pero es necesario seguir investigando.
Continúa en
La lactancia quema calorías adicionales, por lo que puede ayudarte a perder peso durante el embarazo más rápidamente. Libera la hormona oxitocina, que ayuda al útero a recuperar su tamaño anterior al embarazo y puede reducir las hemorragias uterinas después del parto. La lactancia también reduce el riesgo de cáncer de mama y de ovarios. También puede reducir el riesgo de osteoporosis.
Como no tienes que comprar y medir la leche de fórmula, esterilizar las tetinas o calentar los biberones, te ahorra tiempo y dinero. Además, le ofrece un tiempo regular para relajarse tranquilamente con su recién nacido mientras establecen un vínculo.
Los primeros días después del nacimiento, tus pechos producen una "primera leche" ideal. Se llama calostro. El calostro es espeso, de color amarillento, y no hay mucha cantidad, pero es suficiente para satisfacer las necesidades nutricionales de tu bebé. El calostro ayuda a que el tracto digestivo del recién nacido se desarrolle y se prepare para digerir la leche materna.
El calostro es la primera fase de la leche materna, que cambia con el tiempo para dar al bebé la nutrición que necesita a medida que crece. La segunda fase se llama leche de transición. Se fabrica a medida que el calostro se va sustituyendo por la tercera fase de la leche materna, llamada leche madura.
A los pocos días del parto empezarás a producir leche de transición. Entre 10 y 15 días después del nacimiento, producirás leche madura, que proporciona a tu bebé toda la nutrición que necesita.
La mayoría de los bebés pierden una pequeña cantidad de peso en los primeros 3 a 5 días después del nacimiento. Esto no está relacionado con la lactancia materna.
A medida que el bebé necesita más leche y se amamanta más, los pechos responden produciendo más leche. Los expertos recomiendan intentar dar el pecho de forma exclusiva (sin leche artificial, zumos ni agua) durante 6 meses. Si se complementa con leche artificial, los pechos podrían producir menos leche.
Aunque amamantes menos de los 6 meses recomendados, es mejor dar el pecho durante poco tiempo que no hacerlo. Puedes añadir alimentos sólidos a los 6 meses, pero también seguir dando el pecho si quieres seguir produciendo leche.
¿Su bebé toma suficiente leche?
Muchas madres que dan el pecho se preguntan si sus bebés reciben suficiente leche para una buena nutrición. Si tu bebé recibe suficiente leche materna debería
- No perder más del 7% de su peso al nacer en los primeros días después del parto
- Estar contento durante unas 1-3 horas entre las tomas
- Mojar al menos 6 pañales al día con orina muy pálida o clara a los 7-10 días de vida
Continúa
La mejor posición para ti es aquella en la que tanto tú como tu bebé estéis cómodos y relajados, y no tengas que esforzarte para mantener la posición o seguir amamantando. Estas son algunas de las posiciones más habituales para dar el pecho a tu bebé:
- Posición de cuna. Apoya el lado de la cabeza del bebé en el pliegue de tu codo con todo su cuerpo mirando hacia ti. Coloca el vientre del bebé contra tu cuerpo para que se sienta totalmente apoyado. Tu otro brazo "libre" puede rodear al bebé para sostenerle la cabeza y el cuello, o pasar por sus piernas para apoyarle en la parte baja de la espalda.
- Posición de fútbol. Alinea la espalda de tu bebé a lo largo de tu antebrazo para sostenerlo como un balón de fútbol, apoyando la cabeza y el cuello en la palma de tu mano. Esta posición funciona mejor con los recién nacidos y los bebés pequeños. También es una buena posición si te estás recuperando de un parto por cesárea y necesitas proteger tu vientre de la presión o el peso de tu bebé.
- Posición lateral. Esta posición es ideal para las tomas nocturnas en la cama. También funciona bien si te estás recuperando de una episiotomía, una incisión para ampliar la abertura vaginal durante el parto. Utiliza almohadas bajo la cabeza para ponerte cómoda. A continuación, acércate a tu bebé y utiliza tu mano libre para levantar el pecho y el pezón y llevárselo a la boca. Una vez que el bebé esté bien agarrado, sujétale la cabeza y el cuello con la mano libre para que no se tuerza ni se esfuerce por seguir amamantando.
- Sujeción de la cuna cruzada. Siéntate derecha en una silla cómoda que tenga reposabrazos. Sostén a tu bebé en el pliegue del brazo opuesto al pecho con el que lo vas a alimentar. Sujeta su cabeza con la mano. Coloca a tu bebé sobre tu cuerpo de forma que vuestras barrigas queden enfrentadas. Utiliza la otra mano para sujetar el pecho en forma de U. Acerca la boca del bebé a tu pecho y acúnalo cerca, sin inclinarte hacia delante.
- Posición tumbada. Esta posición, también llamada de crianza biológica, es muy parecida a lo que parece. Está pensada para aprovechar los instintos naturales de lactancia que tenéis tú y tu bebé. Inclínate hacia atrás, pero no en posición horizontal, en un sofá o una cama. Apoya bien la cabeza y los hombros. Sostén a tu bebé de forma que vuestras frentes se toquen. Deja que tu bebé adopte cualquier posición en la que se sienta cómodo, siempre que su mejilla descanse cerca de tu pecho. Ayuda a tu bebé a agarrarse al pecho si lo necesita.
Continúa en
Coloca a tu bebé de cara a ti, para que esté cómodo y no tenga que torcer el cuello para alimentarse. Con una mano, coge tu pecho y acaricia suavemente el labio inferior de tu bebé con el pezón. El reflejo instintivo de tu bebé será abrir bien la boca. Con tu mano apoyando el cuello de tu bebé, acércale la boca alrededor de tu pezón, intentando centrar el pezón en la boca por encima de la lengua.
Sabrás que tu bebé está "enganchado" correctamente cuando ambos labios estén fruncidos hacia fuera alrededor de tu pezón. El bebé debe tener en la boca todo el pezón y la mayor parte de la areola, que es la piel más oscura que rodea el pezón. Aunque puede sentir un ligero cosquilleo o tirón, la lactancia no debe ser dolorosa. Si tu bebé no se agarra correctamente y se amamanta con un ritmo suave y cómodo, empuja suavemente tu dedo meñique entre las encías de tu bebé para interrumpir la succión, retira el pezón y vuelve a intentarlo. Un buen "enganche" ayuda a evitar los pezones doloridos.
Algunas cosas te ayudan a prepararte para la lactancia:
- Recibir atención prenatal periódica para evitar un parto prematuro.
- Dígale a su médico que piensa dar el pecho y pregunte qué apoyo ofrece el centro en el que piensa dar a luz para ayudarla a amamantar después del parto.
- Asiste a un curso de lactancia.
- Pide a tu médico que te ponga en contacto con una asesora de lactancia, que puede enseñarte los fundamentos de la lactancia y ayudarte si tienes problemas.
- Habla con tu médico sobre cualquier problema de salud que tengas o sobre los medicamentos que tomes y que puedan interferir con la lactancia.
- Comunica a tu médico y al personal sanitario del hospital que quieres dar el pecho lo antes posible después del parto.
- Habla con amigas que den el pecho o únete a un grupo de apoyo a la lactancia.
- Abastécete de los suministros que necesitas para la lactancia, como sujetadores de lactancia y otros artículos.
Estos consejos, denominados el ABC de la lactancia, os ayudarán a ti y a tu bebé a sentiros cómodos con el proceso:
- Conciencia. Esté atenta a las señales de hambre de su bebé y amamántelo siempre que tenga hambre. Esto se llama alimentación "a demanda". Durante las primeras semanas, es posible que le des el pecho de ocho a doce veces cada 24 horas. Los bebés hambrientos se llevan las manos a la boca, hacen ruidos de succión o movimientos bucales, o se acercan a tu pecho. No esperes a que tu bebé llore. Es una señal de que tiene demasiada hambre.
- Ten paciencia. Amamanta mientras tu bebé quiera mamar cada vez. No apresures a tu bebé en las tomas. Los bebés suelen mamar entre 10 y 20 minutos en cada pecho.
- Comodidad. Esta es la clave. Si te relajas mientras das el pecho, es más probable que la leche "baje" y fluya. Antes de empezar a dar el pecho, ponte cómoda con las almohadas necesarias para apoyar los brazos, la cabeza y el cuello, y con un reposapiés para apoyar los pies y las piernas.
Continúa en
En algunas situaciones, la lactancia materna puede perjudicar al bebé. Estas son algunas de las razones por las que no debes dar el pecho:
- Eres seropositiva. Puedes transmitir el virus del VIH a tu bebé a través de la leche materna.
- Tienes una tuberculosis activa y no tratada.
- Estás recibiendo quimioterapia para el cáncer.
- Estás consumiendo una droga ilegal, como la cocaína o la marihuana.
- Tu bebé padece una rara enfermedad llamada galactosemia y no puede tolerar el azúcar natural, llamado galactosa, que hay en la leche materna.
- Estás tomando ciertos medicamentos recetados, como algunos fármacos para las migrañas, la enfermedad de Parkinson o la artritis.
Habla con tu médico antes de empezar a dar el pecho si estás tomando algún tipo de medicamento. Tu médico puede ayudarte a tomar una decisión informada en función de tu medicación particular.
Tener un resfriado o una gripe no debe impedirte dar el pecho. La leche materna no contagiará a tu bebé la enfermedad e incluso puede proporcionarle anticuerpos que le ayuden a combatirla.
Asimismo, la AAP sugiere que, a partir de los 4 meses de edad, los bebés alimentados exclusivamente con leche materna y los que reciben más de la mitad de su alimentación diaria en forma de leche humana deben recibir suplementos de hierro por vía oral. Esto debe continuar hasta que se introduzcan en la dieta alimentos con hierro, como los cereales enriquecidos con hierro. La AAP recomienda comprobar los niveles de hierro en todos los niños a la edad de 1 año.
Habla con tu pediatra sobre la administración de suplementos de hierro y vitamina D. Su médico puede orientarle sobre las recomendaciones acerca de las cantidades adecuadas tanto para su bebé como para usted, cuándo empezar y con qué frecuencia deben tomarse los suplementos.
Continúa
- Dolor de pezones. Durante las primeras semanas de lactancia, es normal que te duelan los pezones. Asegúrate de que tu bebé se agarra correctamente y utiliza un dedo para romper la succión de su boca después de cada toma. Eso ayudará a evitar los dolores en los pezones. Si aún así te duelen, asegúrate de amamantar con cada pecho lo suficiente como para vaciar los conductos de la leche. Si no lo haces, tus pechos pueden congestionarse, hincharse y doler. Mantener hielo o una bolsa de guisantes congelados contra los pezones doloridos puede aliviar temporalmente las molestias. Mantener los pezones secos y dejar que se sequen al aire entre las tomas también ayuda. Tu bebé tiende a succionar más activamente al principio. Por eso, empieza a dar el pecho con el pezón que menos le duele.
- Pezones secos y agrietados. Evita los jabones, las cremas perfumadas y las lociones con alcohol, que pueden resecar y agrietar aún más los pezones. Puedes aplicarte suavemente lanolina pura en los pezones después de una toma, pero asegúrate de lavar suavemente la lanolina antes de volver a dar el pecho. Cambiar las almohadillas del sujetador con frecuencia te ayudará a mantener los pezones secos. Además, debes utilizar sólo almohadillas de algodón.
- Preocupación por producir suficiente leche. Una regla general es que un bebé que moja entre seis y ocho pañales al día probablemente esté tomando suficiente leche. Lo mejor es no complementar la leche materna con leche de fórmula, y nunca dar al bebé agua sola. Tu cuerpo necesita la demanda frecuente y regular de la lactancia de tu bebé para seguir produciendo leche. Algunas mujeres piensan erróneamente que no pueden amamantar si tienen los pechos pequeños. Pero las mujeres con pechos pequeños pueden producir leche tan bien como las de pechos grandes. Una buena alimentación, mucho descanso y una buena hidratación también ayudan.
- Extraer y almacenar la leche. Puedes sacarte la leche a mano o extraerla con un sacaleches. El bebé puede tardar unos días o semanas en acostumbrarse a la leche materna en el biberón. Así que empieza a practicar pronto si vas a volver a trabajar. La leche materna puede utilizarse con seguridad en un plazo de dos días si se guarda en el frigorífico. Puedes congelar la leche materna hasta 6 meses. No calientes ni descongeles la leche materna congelada en el microondas. Eso destruirá algunas de sus cualidades de refuerzo inmunitario y puede hacer que las partes grasas de la leche materna se calienten mucho. Descongela la leche materna en el frigorífico o en un recipiente con agua caliente.
- Pezones invertidos. Un pezón invertido no se asoma hacia delante cuando se pellizca la areola, la piel oscura que rodea el pezón. Una asesora de lactancia -especialista en educación sobre lactancia materna- puede darte consejos para que las mujeres con pezones invertidos puedan amamantar con éxito.
- Congestión mamaria. La congestión mamaria es natural y saludable. Ocurre cuando los pechos se llenan de leche y se mantienen suaves y flexibles. Pero la congestión mamaria significa que los vasos sanguíneos del pecho se han congestionado. Esto atrapa el líquido en los pechos y hace que se sientan duros, dolorosos e hinchados. Alterne el calor y el frío, por ejemplo utilizando compresas de hielo y duchas calientes, para aliviar los síntomas leves. También puede ser útil extraer la leche a mano o utilizar un sacaleches.
- Conductos obstruidos. Un único punto de dolor en el pecho, que puede estar rojo y caliente, puede indicar un conducto lácteo obstruido. A menudo se puede aliviar con compresas calientes y un suave masaje sobre la zona para liberar la obstrucción. Una lactancia más frecuente también puede ayudar.
- Infección mamaria ( mastitis). A veces se produce cuando las bacterias entran en el pecho, a menudo a través de un pezón agrietado después de dar el pecho. Si tienes una zona dolorida en el pecho junto con síntomas parecidos a los de la gripe, fiebre y fatiga, llama a tu médico. Normalmente se necesitan antibióticos para eliminar una infección mamaria, pero lo más probable es que puedas seguir dando el pecho mientras tengas la infección y tomes los antibióticos. Para aliviar la sensibilidad de los senos, aplique calor húmedo en la zona dolorida cuatro veces al día durante 15 a 20 minutos cada vez.
- Estrés. Estar demasiado ansiosa o estresada puede interferir con el reflejo de bajada de leche. Se trata de la salida natural de la leche por los conductos lácteos. Está provocado por las hormonas que se liberan cuando el bebé mama. También puede desencadenarse por el simple hecho de escuchar el llanto de tu bebé o pensar en él. Manténgase lo más relajada y tranquila posible antes y durante la lactancia: esto puede ayudar a que la leche baje y fluya más fácilmente. Esto, a su vez, puede ayudar a calmar y relajar al bebé.
- Es posible que los bebés prematuros no puedan ser amamantados de inmediato. En algunos casos, las madres pueden liberar la leche materna y alimentarla a través de un biberón o una sonda.
- Señales de alarma. La lactancia es un proceso natural y saludable. Pero llame a su médico si:
- Sus pechos se vuelven inusualmente rojos, hinchados, duros o doloridos.
- Tienes una secreción inusual o sangras por los pezones.
- Le preocupa que su bebé no esté ganando peso o no reciba suficiente leche.
Las imágenes de madres amamantando a sus bebés lo hacen parecer sencillo, pero algunas mujeres necesitan ayuda y asesoramiento. Puede venir de una enfermera, un médico, un familiar o un amigo, y ayuda a las madres a superar posibles obstáculos en el camino.